Człowiek jest w ciągłym ruchu. Z jednej strony trenuje to nasz organizm i pozwala dostosować się do otoczenia. Z drugiej strony obciąża układ mięśniowo-szkieletowy, stwarza sytuacje traumatyczne, których efektem jest przedwczesne zużycie stawów. Tak rozwija się artroza stawu kolanowego – jedna z najczęstszych diagnoz u reumatologa i ortopedy-traumatologa.
Aby zapobiec niepełnosprawności, należy leczyć artrozę. Z tego artykułu dowiesz się wszystkiego o tej chorobie.
Co to jest artroza
Artroza jest chorobą stawów o charakterze zwyrodnieniowo-dystroficznym, polegającą na stopniowym niszczeniu chrząstki i proliferacji tkanki kostnej. Procesowi temu towarzyszą deformacje, zaburzenia funkcji stawów i ból. Ostatnio coraz częściej stosuje się termin choroba zwyrodnieniowa stawów (osteoarthritis OA) - grupa chorób, które opierają się nie na procesach czysto dystroficznych, ale na procesach dystroficzno-zapalnych prowadzących do stopniowego niszczenia stawu. Coraz więcej ekspertów uważa, że przyczyny artrozy i choroby zwyrodnieniowej stawów, mechanizmy ich rozwoju są takie same, to znaczy w rzeczywistości są to te same choroby.
Według statystyk w różnych krajach na artrozę cierpi od 10 do 20% populacji. W wieku 80 lat prawie każdy ma związane z wiekiem zaburzenia układu mięśniowo-szkieletowego. Jednocześnie pacjenci nie zawsze zgłaszają się na czas do lekarza, a leczenie zajmuje dużo czasu, co prowadzi do niepełnosprawności. Natomiast odpowiednie leczenie może złagodzić cierpienie i zatrzymać postęp choroby. Kody artrozy według ICD 10: M15-M19.
Przyczyny i mechanizm rozwoju artrozy
Przyczyny rozwoju stawowego procesu zwyrodnieniowo-dystroficznego są różnorodne. Artroza jest chorobą, która rozpoczyna się stopniowo na tle wrodzonych cech strukturalnych tkanki łącznej, a także długotrwałych mikrourazów, ostrych urazów i chorób stawów. Prawie wszystkie przewlekłe procesy zapalne (artretyzm) ostatecznie przekształcają się w zwyrodnieniowo-dystroficzne z okresowymi nawrotami stanu zapalnego. Wreszcie najliczniejsza grupa artrozy jest związana z wiekiem.
Czynnikami predysponującymi do rozwoju i postępu tego procesu patologicznego są:
- siedzący tryb życia;
- ciężka aktywność fizyczna zawodowa lub sportowa;
- zawody wymagające stania przez długi czas bez ruchu;
- nadwaga;
- choroby endokrynologiczne i zaburzenia hormonalne prowadzące do zaburzeń krążenia i metabolizmu: cukrzyca, miażdżyca, choroby tarczycy, otyłość;
- niewydolność żylna;
- zła, nieregularna dieta, złe nawyki (palenie, nadużywanie alkoholu) – nasilenie zaburzeń metabolicznych;
- dziedziczna predyspozycja do chorób układu mięśniowo-szkieletowego.
Pod wpływem tych wszystkich przyczyn komórki chrząstki pokrywające powierzchnie stawowe kości zaczynają stopniowo ulegać zniszczeniu. Chrząstka najpierw staje się cieńsza, traci elastyczność, a następnie pęka. Podchrzęstna tkanka kostna zaczyna ocierać się o tę samą zniszczoną powierzchnię kości po drugiej stronie stawu i zapadać się. Reakcją tkanki kostnej na ten proces jest jej rozrost, zwłaszcza na brzegach stawu, co prowadzi do ograniczenia ruchomości i deformacji stawu.
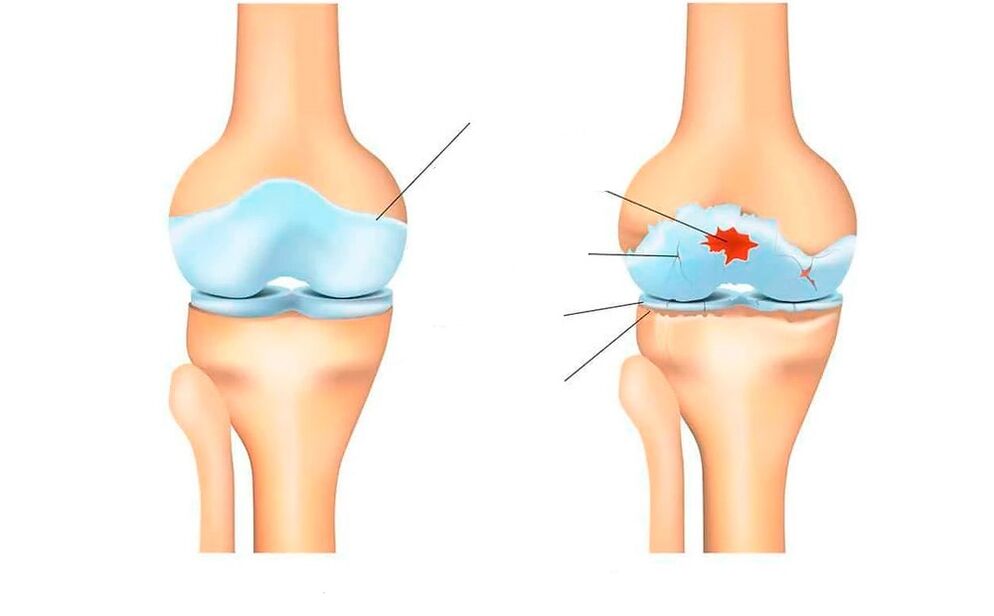
Cechą komórek tkanki stawowej jest zdolność reagowania na wszelkie, nawet drobne urazy. Zniszczone komórki wytwarzają cytokiny prozapalne (powodujące i wspomagające proces zapalny). Dlatego zniszczeniu chrząstki i kości towarzyszy aseptyczny proces zapalny w błonie maziowej (zapalenie błony maziowej) i wysięk płynu zapalnego do jamy stawowej. Okresowo rozwijający się stan zapalny przyczynia się do jeszcze bardziej aktywnej śmierci komórek tkanek twardych i postępu choroby.
Proces jest długi, początkowo nie objawia się w żaden sposób, ponieważ tkanka chrzęstna nie zawiera zakończeń nerwowych, więc pacjenci nie odczuwają bólu we wczesnych stadiach. Pojawiają się przy uszkodzeniu okostnej znajdującej się pod chrząstką oraz podczas zaostrzenia procesów zapalnych (okostna i błona maziowa są bardzo dobrze unerwione).
Artroza rozwijająca się na tle przewlekłych procesów zapalnych jest cięższa. Całkowite zniszczenie tkanek stawowych następuje wraz z powstaniem ankylozy (bezruchu) i niepełnosprawności. Zaburzenia związane z wiekiem nie są tak agresywne i rzadko prowadzą do poważnych zaburzeń.
Zagrożone są kobiety powyżej 50. roku życia, mężczyźni powyżej 40. roku życia, osoby cierpiące na choroby endokrynologiczne i przewlekłe zapalenie stawów, a także osoby wykonujące ciężką pracę fizyczną, osoby wykonujące zawody wymagające długotrwałego stania oraz sportowcy (ciężarowcy i uprawiający sporty traumatyczne). Dla tych osób szczególne znaczenie ma profilaktyka artrozy.
Objawy artrozy
Objawy artrozy nie pojawiają się natychmiast, ale kilka lat po rozpoczęciu procesu zwyrodnieniowo-dystroficznego lub w przypadku wystąpienia stanu zapalnego.
Pierwsze znaki
Zaczyna się niepostrzeżenie od bólu kończyn podczas wysiłku fizycznego. Rano, po dłuższym odpoczynku, w stawach pojawiają się tzw. „bóle początkowe”, połączone z lekką sztywnością. Wszystko to ustępuje po rozpoczęciu aktywnych ruchów. Ból jest bolesny, tępy, niezbyt intensywny. Wszystko to prowadzi do tego, że pacjenci na wczesnym etapie rzadko udają się do lekarza, woląc leczyć się środkami ludowymi. Wtedy na tym etapie najłatwiej jest zatrzymać postęp choroby.
Oczywiste objawy

Ból nasila się, staje się stały, nie pozwala zasnąć w nocy i nasila się wraz ze zmianami pogody. Często boli cała kończyna. Osoby starsze zgłaszają bóle kości, bóle mięśni i stawów. Szczególnie często rozwija się artroza stawów kończyn dolnych – kolanowych i biodrowych. Pacjent szybko męczy się podczas chodzenia, stawy z artrozą mają trudności z zginaniem, pojawia się sztywność.
Pacjenci skarżą się na niestabilność kończyn i pojawienie się niepewnego chodu. Podczas zginania w kolanach pojawia się szorstkie chrupnięcie, ponieważ powierzchnie stawowe pozbawione chrząstki ocierają się o siebie. Różni się od delikatnego chrzęszczącego dźwięku podczas zapalenia - zapalenia błony maziowej. Kolano jest zdeformowane na skutek marginalnego wzrostu tkanki kostnej. W miarę jak pacjenci starają się mniej poruszać, rozwija się zanik mięśni (zmniejszenie objętości), co powoduje, że chód staje się jeszcze bardziej niestabilny.
W kończynie górnej artroza często rozwija się po urazach lub na tle przewlekłego zapalenia stawów. Deformacja jest wyraźnie widoczna w stawach międzypaliczkowych ręki. Na palcach tworzą się narośla kostne – węzły Heberdena i Boucharda, a sama dłoń przybiera kwadratowy kształt.
Niebezpieczne objawy artrozy
Ponieważ procesy zwyrodnieniowo-dystroficzne rozwijają się powoli, nawet niebezpieczne objawy artrozy nie zawsze są zauważane na czas.
Do niebezpiecznych objawów należą:
- pojawienie się obrzęku i bólu w stale bolącej kończynie jest oznaką stanu zapalnego wymagającego leczenia;
- rozwój deformacji stawów;
- ból mięśni i kości kończyny;
- niepewny chód, ograniczona ruchliwość podczas zginania i prostowania kończyny;
- ciągły ból promieniujący do całej kończyny.
Dlaczego artroza jest niebezpieczna?
Artroza jest chorobą, która rozwija się powoli i rzadko powoduje poważną niepełnosprawność. Okresowo rozwijające się procesy zapalne stanowią zagrożenie.
Dlatego w ostatnich latach zaczęto rozróżniać takie choroby, jak choroba zwyrodnieniowa stawów lub choroba zwyrodnieniowa stawów (OA), w zależności od tego, który proces dominuje w stawie - zwyrodnieniowo-dystroficzny lub zapalny. To choroba zwyrodnieniowa stawów powoduje poważne upośledzenie funkcji kończyn.
Etapy artrozy
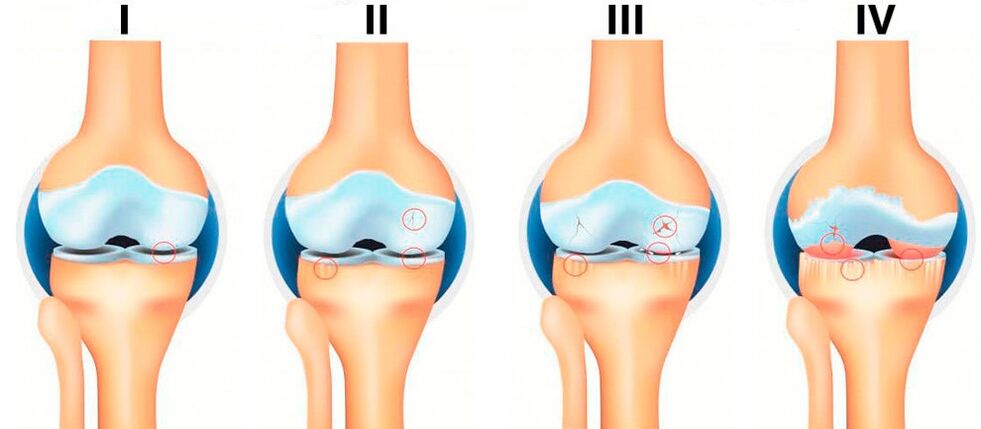
Stadia kliniczne i radiologiczne artrozy według klasyfikacji Kellgrena-Lawrence’a:
- Zero. Pacjent odczuwa dyskomfort, czasami ból podczas chodzenia. Na zdjęciu rentgenowskim nie ma żadnych zmian.
- Początkowe (wątpliwe). Pacjentowi dokucza umiarkowany, tępy ból podczas długiego chodzenia, czasem lekkie trzaskanie przy zginaniu kończyny. RTG: lekkie zwężenie szpary stawowej, niewielkie obszary ubytków kości brzeżnej.
- Łatwy. Ból nasila się, pojawia się rano wraz z krótkotrwałą sztywnością i nasila się podczas ruchu. W badaniu RTG stopnia 2 widoczne jest: wyraźne zwężenie szpary stawowej oraz izolowane narośla kostne (osteofity) wzdłuż brzegów powierzchni stawowych.
- Umiarkowany (zwyrodnieniowy). Pojawia się zespół bólu nocnego. Bolą kości i mięśnie. Czasem staw lekko puchnie i ból się nasila (oznaka stanu zapalnego). Na zdjęciu rentgenowskim: jeszcze większe zwężenie szpary stawowej i proliferacja osteofitów; zwiększenie gęstości kości (osteoscleroza).
- Ciężki (odkształcający się). Ból jest stały, bolesny, nasila się wraz z ruchem, szorstki trzaskający dźwięk podczas zginania kończyny, zanik i deformacja mięśni. Na zdjęciu RTG: szpara stawowa ulega znacznemu zwężeniu, krawędzie powierzchni stawowej znacznie się powiększają, co prowadzi do zmiany struktury i deformacji stawu.
Możliwe komplikacje
Artroza to choroba powikłana:
- zespół przewlekłego bólu nasilający się pod wpływem aktywności fizycznej;
- deformacja stawów;
- dysfunkcja kończyny - sztywność, na przemian z całkowitym lub częściowym unieruchomieniem;
- utrata zdolności do pracy i inwalidztwo.
Zaostrzenia artrozy
Choroby zwyrodnieniowe charakteryzują się powolnym postępującym przebiegiem. Nasilony ból występuje podczas wilgotnej, zimnej i wietrznej pogody, a także w przypadku wystąpienia stanu zapalnego. Procesy zapalne występują z niewielkim obrzękiem i umiarkowanym wzmożonym bólem. Z reguły proces zapalny ma charakter aseptyczny, ale w obecności ognisk infekcji i chorób przewlekłych możliwa jest infekcja. Dlatego jeśli podczas artrozy pojawią się objawy stanu zapalnego, lepiej skonsultować się z lekarzem. Możesz samodzielnie wykonać następujące czynności:
- zażywaj jakikolwiek lek przeciwbólowy;
- nałóż maść lub żel znieczulający na skórę nad dotkniętym stawem;
- zapewnić odpoczynek obolałej kończynie.
Lokalizacje i postacie kliniczne
Artroza rozwija się głównie w najbardziej obciążonych stawach – kolanowym i biodrowym. Ale po urazie lub na tle zapalenia stawów procesy degradacyjno-dystroficzne mogą postępować w każdym stawie.
Klasyfikacja choroby zwyrodnieniowej stawów
Istnieje kilka klasyfikacji. Najbardziej znane to:
- Klasyfikacja według etiologii (przyczyny rozwoju):
- pierwotne – przyczyny rozwoju nie zostały ustalone;
- wtórne – rozwijają się na tle urazów i chorób.
- Klasyfikacja według postaci klinicznych:
- poliosteoartroza – mnogie uszkodzenia stawów; dzieli się na guzkowe (węzły Heberdena i Boucharda) i guzkowe;
- oligoosteoartroza – liczba dotkniętych stawów nie przekracza dwóch;
- monoosteoartroza – uszkodzenie jednego stawu;
- w połączeniu z osteochondrozą lub chorobą zwyrodnieniową stawów kręgosłupa.
- Klasyfikacja według lokalizacji:
- międzypaliczkowy;
- biodro;
- kolano;
- Inny.
Artroza kończyn dolnych
Z powodu dużego obciążenia nogi cierpią przede wszystkim:
- Najcięższa jest artroza stawu biodrowego (coxartroza). Cechy strukturalne stawu biodrowego (głęboka jama stawowa, wąska szpara stawowa) przyczyniają się do szybkiego rozwoju schorzeń zwyrodnieniowych obejmujących mięśnie i więzadła. Jeśli wystąpi stan zapalny, rozwija się efekt częściowego lub całkowitego unieruchomienia. Często rozwija się na tle wrodzonej dysplazji, zwichnięć, podwichnięć stawu biodrowego, osteochondropatii (aseptyczna martwica głowy kości udowej - choroba Perthesa). Objawy artrozy: ból początkowo pojawia się dopiero pod koniec dnia, ale stopniowo narasta, dokucza przez cały dzień, promieniuje do okolicy pachwin i pośladków. Aby złagodzić ból w przebiegu choroby zwyrodnieniowej stawów, pacjent utrzymuje nogę w pozycji wymuszonej, przez co wydaje się ona krótsza od zdrowej. Zespół bólowy jest bardzo silny, dlatego pacjenci często zgadzają się na endoprotezję.
- Najczęstsza jest artroza stawu kolanowego (gonartroza). Kolano wytrzymuje największe obciążenia i ulega kontuzjom, dlatego najczęściej rozwija się gonartroza. Wyróżnia się artrozę dwóch stawów:
- rzepkowo-udowy - rozwija się po urazach stawu rzepkowo-udowego i początkowo charakteryzuje się niepozornym przebiegiem, gdyż staw posiada dużą ilość chrząstki amortyzującej, która przez długi czas nie pozwala na uszkodzenie kości; ale ból pojawia się stopniowo po wysiłku fizycznym, długim chodzeniu lub staniu, podczas wchodzenia i schodzenia po schodach; Z biegiem czasu stają się ciągłe, matowe, bolesne i nasilają się, gdy zmienia się pogoda; często rozwija się zapalenie błony maziowej (zapalenie błony maziowej), powodując, że ból staje się ostry;
- artroza piszczelowo-udowa (stawu udowo-piszczelowego) - rozwija się rzadziej i jest łatwiejsza. Ból promieniuje do okolicy podudzia i stopy; Całkowite unieruchomienie z gonartrozą występuje rzadko. Bardzo ważna jest profilaktyka i szybkie leczenie artrozy stawu kolanowego - pozwoli to żyć bez bólu. Ale nawet w przypadku zaawansowanej choroby całkiem możliwe jest uwolnienie pacjenta od bólu.
- Kostka – duży ciężar spada również na kostkę, dlatego często rozwija się w niej artroza. Często ulega też kontuzjom, a proces zwyrodnieniowy ma charakter pourazowy. Dotyczy to również reaktywnego zapalenia stawów. Objawy: choroba przez długi czas przebiega bezobjawowo, później pojawia się ból. Najpierw podczas wysiłku fizycznego, a potem ciągły, dokuczliwy ból. Charakterystyczna jest także sztywność ruchu po długim odpoczynku, która ustępuje w ciągu pół godziny. Całkowite unieruchomienie stawu skokowego zdarza się rzadko i tylko wtedy, gdy przyczyną choroby jest długotrwały proces zapalny.
- Pięta - artroza może rozwinąć się w okolicy stawów podskokowych lub skokowo-łopatkowych po urazach i chorobach. Nie objawiają się przez długi czas, potem zaczynają pojawiać się bolesne odczucia w pięcie, stopniowo nabierając stałego bolesnego charakteru. Niepełnosprawność jest rzadka.
Artroza kończyn górnych
Artroza stawów rąk rozwija się rzadziej. Główne cechy lokalizacji w poszczególnych stawach:
- Artroza stawu barkowego. Zwykle rozwija się po urazach i na tle mikrourazów u ciężarowców, a także u osób wykonujących ciężką pracę fizyczną. Artroza barkowo-obojczykowa jest konsekwencją urazów i procesów zapalnych. Początkowo pozostaje niezauważony, później pojawia się ból w górnej części barku, promieniujący do łokcia i szyi, sztywność ruchów i trzeszczenie podczas ruchu. Ból może być trwały i wyniszczający. Czasami towarzyszy stan zapalny, który przyczynia się do postępu choroby. Nieleczona rozwija się częściowa ankyloza.
- Artroza stawu łokciowego – występuje rzadko, głównie u górników, kowali i pracowników innych zawodów zajmujących się narzędziami wibracyjnymi. Objawy: ból łokcia podczas zginania i prostowania ramienia, sztywność po długim odpoczynku. Nieleczona dysfunkcja będzie trwała.
- Artroza stawów dłoni. Najczęściej proces zwyrodnieniowy rozwija się w stawie nadgarstkowo-śródręcznym pierwszego palca, ponieważ zwykle ulega urazowi podczas prac domowych. Objawia się okresowo pojawiającą się tępym bólem po zewnętrznej stronie dłoni, promieniującym do kciuka.
- Artroza stawów palców. Rozwija się podczas wykonywania drobnych zadań (robienie na drutach, haftowanie, szycie). W dystalnych (najwyższych) stawach międzypaliczkowych proces patologiczny objawia się w postaci narośli tkanki kostnej - węzłów Heberdena; bóle stawów zwykle nie występują lub pojawiają się sporadycznie, na przykład przy zmianie pogody. W bliższych stawach międzypaliczkowych choroba objawia się w postaci tych samych narośli kostnych na stawach palców znajdujących się poniżej - węzłach Boucharda.
Artroza kręgosłupa (kręgosłup)
W różnych częściach kręgosłupa artroza objawia się różnymi objawami:
- Artroza szyjna bezkręgowa (spondyloartroza odcinka szyjnego). Zmiany zwyrodnieniowo-dystroficzne w małych stawach międzywyrostkowych kręgów szyjnych. Artroza stawów kręgosłupa szyjnego rozwija się głównie w drugiej połowie życia u osób, które długo pracują w pozycji stacjonarnej z pochyloną głową. Może również rozwinąć się po urazach i na tle przewlekłego zapalenia stawów. Przejawia się w postaci bólów głowy, zawrotów głowy, bólu szyi, promieniującego do barku i chrupania podczas ruchu. Możliwe jest również pogorszenie wzroku, słuchu i pojawienie się wysokiego ciśnienia krwi (BP). Ponieważ przerośnięta tkanka kostna może uciskać naczynia zaopatrujące mózg, choroba czasami zagraża życiu pacjenta. Wymaga długotrwałego leczenia rehabilitacyjnego.
- Spondyloartroza piersiowa (artroza stawów kręgosłupa piersiowego). Występuje znacznie rzadziej niż szyjny. Najpierw pojawia się umiarkowany, później dość silny ból kręgosłupa, nasilający się przy kaszlu, kichaniu i głębokim oddychaniu. Czasami objawy są podobne do objawów chorób układu sercowo-naczyniowego i oddechowego. Aby prawidłowo ustalić diagnozę, wymagane jest dodatkowe badanie. W odcinku piersiowym znajdują się także stawy żebrowo-kręgowe, po 2 na każdym żebrze (głowa żebra i żebro poprzeczne). Mogą również rozwijać procesy zwyrodnieniowo-dystroficzne, głównie u starszych kobiet. Choroba objawia się bólem w klatce piersiowej. Jeśli trwa długo, może spowodować poważne powikłania ze strony układu sercowo-naczyniowego i oddechowego.
- Spondyloartroza lędźwiowa. Jest następstwem ciężkiej pracy fizycznej i urazów kręgosłupa. Artroza stawów kręgosłupa lędźwiowego objawia się bólem, nasilanym przez zginanie ciała. Charakteryzuje się sztywnością ruchu po długim odpoczynku, trzaskiem w plecach przy pochylaniu się.
- Spondyloartroza krzyżowo-guziczna. Najczęściej rozwija się po urazach, na przykład po upadku i urazie kości ogonowej. Objawia się bólem, który nasila się podczas siedzenia i długotrwałego chodzenia. Wymaga długotrwałego leczenia rehabilitacyjnego.
Artroza stawu skroniowo-żuchwowego (TMJ)
Choroba rozwija się przy przewlekłym zapaleniu stawów TMJ, wadach zgryzu, braku zębów bocznych i problemach z protetyką. Następuje naruszenie krążenia krwi i metabolizmu w obszarze TMJ wraz z rozwojem w nim procesów zwyrodnieniowo-dystroficznych. Objawy artrozy tego stawu: kłujący ból w dolnej szczęce, sztywność i chrupanie podczas otwierania ust i żucia. Ból wzrasta wraz ze zmianami pogody, a także wraz z rozwojem zapalenia błony maziowej. Długi przebieg choroby prowadzi do pojawienia się asymetrii: przemieszczenia tkanki szczęki na chorą stronę.
Rodzaje wtórnej artrozy
Przyczynami wtórnej artrozy są różne choroby i urazy. Najczęstsze rodzaje artrozy to:
- Pourazowe – rozwija się po urazach. Bardzo częsta przyczyna rozwoju zmian zwyrodnieniowo-dystroficznych stawów. Proces patologiczny rozpoczyna się od stanu zapalnego i stopniowo przekształca się w proces wymiany wraz z rozwojem deformacji stawów, uporczywej dysfunkcji i bólu.
- Artroza metaboliczna i endokrynna:
- dnawa - rozwija się powoli na tle dny moczanowej. W pierwszych latach ataki dny moczanowej nie prowadzą do zmian w stawach, ale później stopniowo rozwijają się w nich zmiany zwyrodnieniowo-dystroficzne, prowadzące do dysfunkcji;
- na tle zaburzeń hormonalnych.
- Artroza na tle wrodzonej i nabytej patologii ortopedycznej:
- wrodzone zwichnięcie stawu biodrowego;
- pogrubienie panewki (wrodzone);
- dysplazja (upośledzenie tworzenia) stawu;
- osteochondropatia – aseptyczna martwica głowy kości udowej (choroba Perthesa) itp.
- Artroza jako konsekwencja przewlekłego zapalenia stawów:
- reaktywny – jest następstwem przebytej infekcji układu moczowo-płciowego lub jelitowego; tkanki stawowe reagują na infekcję - rozwija się reakcja zapalna; przy odpowiednim badaniu i leczeniu następuje całkowite wyleczenie, ale jeśli nie jest leczone, proces zapalny staje się przewlekły z zaostrzeniami i remisjami; następnie stopniowo ulega zwyrodnieniu wraz z rozwojem artrozy;
- reumatoidalny – rozwija się na tle autoimmunologicznego procesu zapalnego, który z czasem przekształca się w proces zwyrodnieniowy z deformacją stawów; Zdeformowane są głównie małe stawy dłoni i stóp;
- łuszczycowy – przyczyną zmiany jest łuszczyca; Początkowo jest to proces zapalny, który po kilku latach przekształca się w artrozę – zapalenie stawów z procesami zwyrodnieniowymi i deformacjami.
Diagnostyka artrozy
Rozpoznanie stawiane jest na podstawie badania lekarskiego i potwierdzane badaniami laboratoryjnymi i instrumentalnymi:
- Badania laboratoryjne - ogólne badania kliniczne, biochemiczne, immunologiczne krwi. Ujawniają się objawy stanu zapalnego, przyczyny artrozy (zaburzenia metaboliczne, procesy autoimmunologiczne). W razie potrzeby pobiera się płyn śródstawowy do badania w celu wykrycia infekcji i jej wrażliwości na antybiotyki.
- Diagnostyka instrumentalna:
- USG, MRI - wykrywa się zmiany w tkankach miękkich stawowych i okołostawowych;
- RTG, TK – zmiany w tkance kostnej; są to główne metody potwierdzania obecności artrozy;
- artroskopia – według wskazań, jeśli istnieje podejrzenie procesu zapalnego.
Leczenie artrozy
Na podstawie wyników diagnozy artrozy przepisuje się indywidualnie dobrane kompleksowe leczenie, w tym terapię lekową i nielekową. Równie ważny jest zdrowy, aktywny tryb życia, z wyjątkiem dużej aktywności fizycznej i prawidłowego odżywiania.
Terapia lekowa
Aby wyeliminować objawy choroby i zahamować jej postęp, przepisywane są następujące leki:
- Aby złagodzić ból, przeprowadza się terapię przeciwbólową:
- leki przeciwbólowe z grupy niesteroidowych leków przeciwzapalnych (NLPZ); w zależności od nasilenia zespołu bólowego kompleksowe leczenie obejmuje leki takie jak Ibuprofen, Diklofenak itp.; są przepisywane w postaci tabletek do podawania doustnego, zastrzyków lub maści (żele);
- leki zwiotczające mięśnie – leki łagodzące skurcze mięśni okołostawowych (skurcze wzmagają ból i upośledzają krążenie krwi);
- neurotropowe witaminy z grupy B – przywracają funkcję obwodowego układu nerwowego, łagodzą ból;
- blokady znieczulające – w najbardziej bolesne punkty wstrzykiwane są roztwory Prokainy lub Lidokainy.
- Aby przywrócić funkcję stawu:
- chondroprotektory – leki odbudowujące tkankę chrzęstną w postaci tabletek, zastrzyków, maści;
- kwas hialuronowy – wprowadzenie do jamy stawowej leków na jego bazie, np. w leczeniu artrozy stawu kolanowego; pomaga to poprawić lepkość mazi stawowej i zmniejszyć uszkodzenia powierzchni stawowych kości.
Zapobieganie artrozie
Aby zapobiec artrozie, należy więcej się ruszać, unikać dużej aktywności fizycznej i przestrzegać diety niskokalorycznej, aby nie przybierać na wadze.





















